#vascular #estenose #estenosecarotídea #NASCET #nearocclusion
Olá! Bem-vindo(a) a mais um skycast premium!
Hoje iremos discutir o diagnóstico de “near-occlusion” (NO) da artéria carótida interna. Você conhece este conceito?
Muitos sinônimos já foram usados, incluindo suboclusão, oclusão incompleta, oclusão funcional e estenose pré-oclusiva. A “NO” também se sobrepõe a vários termos que descrevem o grau de estenose proximal, incluindo estenose crítica, estenose subtotal e 99% de estenose. Opcionalmente, a entidade tem sido descrita como artéria carótida interna distal pequena, estreita ou “falsamente hipoplásica”.
Em março de 2021, foi publicado na revista Neuroradiology um artigo conduzido na Suécia sobre este tema, particularmente avaliando o papel da ultrassonografia para o diagnóstico de “NO”. Vamos rever juntos os pontos-chave deste estudo.
Introdução
A “near-occlusion” (“quase-oclusão”) da ACI é uma variante da estenose acentuada, na qual há redução do calibre distal da ACI como uma resposta fisiológica à redução da pressão e do fluxo a jusante da estenose.
A redução distal do calibre pode ser acentuada, determinando um aspecto filiforme ou “em barbante” (também chamado de “threadlike”, “string sign” ou “near-occlusion with full collapse”), ou a artéria distal ainda pode ter um aspecto próximo ao normal, embora com o calibre um pouco reduzido (“near-occlusion without full collapse) – Figura 1.
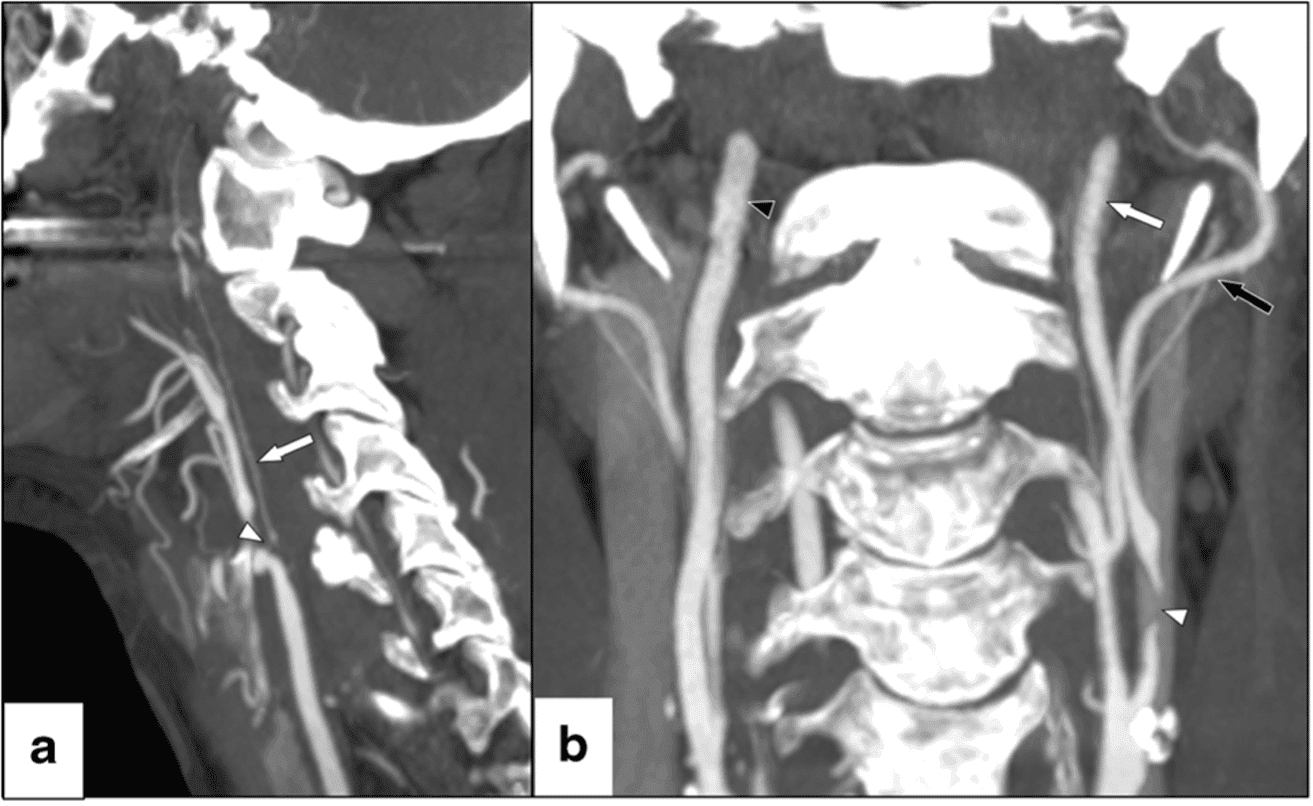
Ao contrário das estenoses sintomáticas ≥ 50%, a recomendação atual para as “NOs” sintomáticas é o tratamento não cirúrgico, baseada no efeito discreto da endarterectomia carotídea para estes pacientes na análise pós-hoc combinada do NASCET e do ECST (embora alguns estudos mais recentes apontem exceções que possam se beneficiar de revascularização).
Apesar de haver muitos estudos sobre estenose de carótida, o fluxograma diagnóstico com USG para as “NOs” permanece incerto.
Objetivo do estudo
Determinar a sensibilidade e a especificidade da ultrassonografia (USG) para o diagnóstico de “NO” da artéria carótida interna (ACI).
Métodos e Resultados
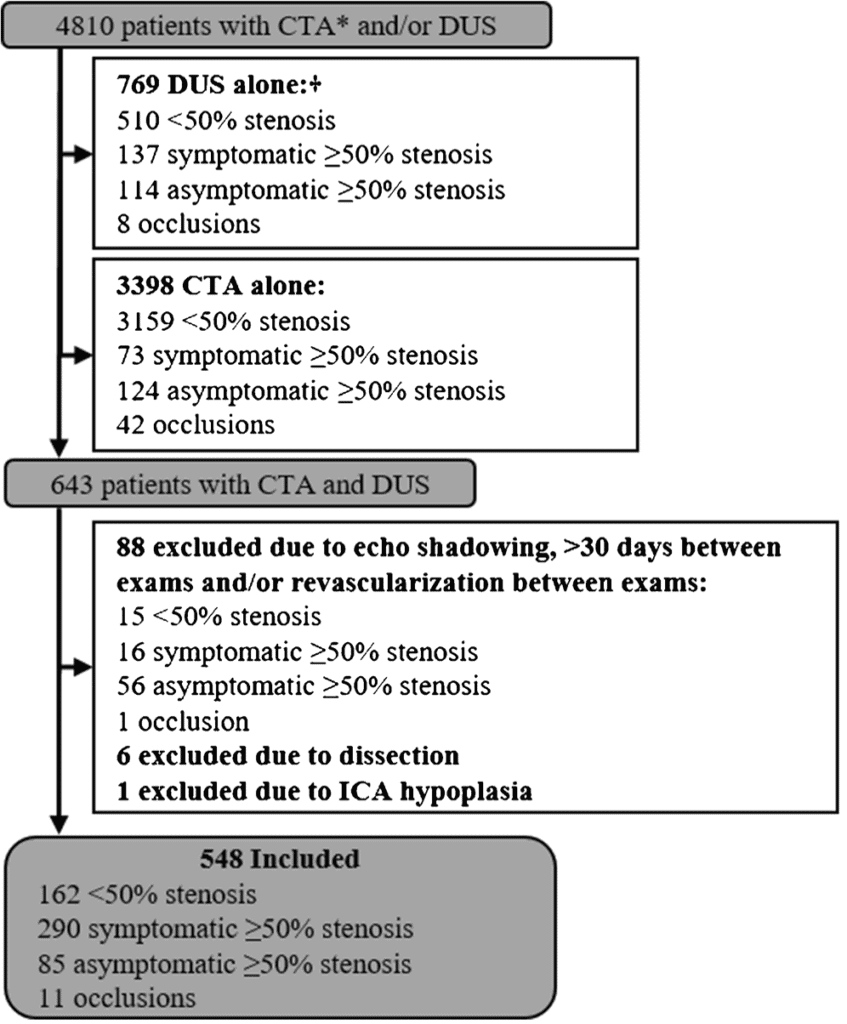
Revisão retrospectiva dos exames de 548 pacientes, sendo USGs e angioTCs realizadas com até 30 dias de intervalo, entre 2010 e 2014. Embora os pacientes fossem de um único centro, as angioTCs foram realizadas como parte da rotina clínica em diferentes equipamentos e com diferentes protocolos em 12 hospitais.
Foi considerada como padrão-ouro a avaliação do grau de estenose na angioTC por observadores experientes (sem acesso aos dados da análise ultrassonográfica). A “NO” foi diagnosticada quando a ACI extracraniana distal tinha calibre reduzido devido a uma estenose proximal. O diagnóstico foi estabelecido usando-se uma abordagem interpretativa sistemática, pesando as informações de quatro medidas de “NO” (gravidade da estenose, tamanho distal da ACI, assimetria entre a ACI distal e relação ACI/ACE), espelhando a abordagem dos critérios NASCET. Nos casos de oclusão da ACI contralateral ou de “NO” bilateral, o diagnóstico de “NO” foi considerado quando a ACI distal estava claramente reduzida em relação à ACE adjacente. Um pitfall importante a ser sempre considerado neste contexto é a presença de hipoplasia / agenesia do segmento A1 da artéria cerebral anterior ipsilateral, que está associada a uma redução do calibre (hipoplasia) da ACI correspondente e não deve ser confundida com “NO”.
Em relação à avaliação ultrassonográfica, os examinadores não tinham acesso aos resultados da angioTC e foram utilizados protocolos padrão para a análise, com e sem Doppler. O principal parâmetro considerado para a graduação da estenose era a velocidade neste local, não a medida direta da estenose.
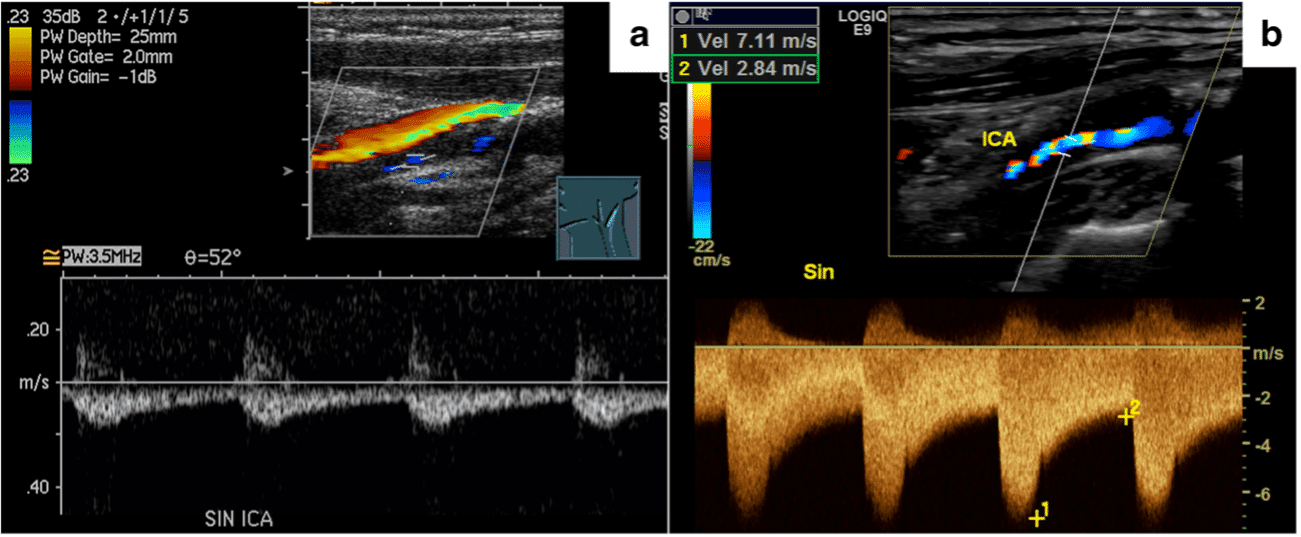
(a) Estenose acentuada com baixa velocidade, distinguível da estenose convencional pela baixa velocidade. (b) Estenose acentuada com alta velocidade, difícil de distinguir da estenose convencional.
Casos sem fluxo detectável foram considerados oclusões, enquanto casos sem fluxo detectável na estenose mas detectável a jusante (com VPS 10 cm/s, VDF 3 cm/s) foram considerados prováveis “NOs” . O estudo considerou baixo fluxo como VPS < 125 cm/s (considerando-se que VPS ≥ 125 cm/s corresponde a estenose ≥ 50% em dois consensos internacionais); alto fluxo como VPS ≥ 145 cm/s e fluxo intermediário entre 125-144 cm/s. Finalmente, qualquer indicação de “NO” foi considerada como uma combinação de suspeita de “NO”, VPS intermediária, baixa ou provável “NO”.
As análises de velocidades de fluxo foram realizadas principalmente para avaliar se a velocidade de fluxo poderia ser diagnosticada entre casos com VPS elevada sem qualquer indicação de “NO”, mas também para apresentar velocidades de fluxo em todas as quase oclusões. Os casos diagnosticados como oclusão por USG foram excluídos das análises de velocidade de fluxo.
Foram também excluídos exames de má qualidade e pacientes que foram revascularizados no intervalo entre os exames.
*VPS: velocidade de pico sistólico, VDF: velocidade diastólica final
Foram encontrados:
- 103 “NOs”;
- 272 estenoses ≥ 50%;
- 162 estenoses < 50%;
- 11 oclusões.
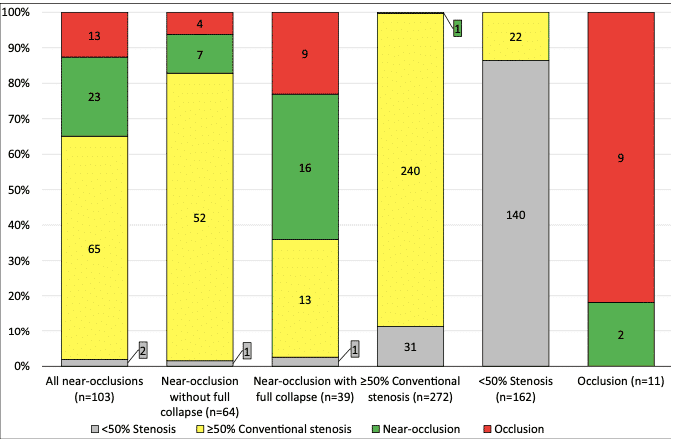
A USG teve sensibilidade (S) de 22% (IC 95% 14-30%) e especificidade (E) de 99% (IC 95% 99-100%) para o diagnóstico de “NO”. Os diagnósticos errôneos foram atribuídos a oclusões (13%), estenoses ≥ 50% (63%) e estenoses < 50% (2%).
Nenhum parâmetro de USG único teve sensibilidade e especificidade razoáveis para discriminar as 65 “NO” de estenoses ≥ 50%. Nenhum parâmetro ou combinação de parâmetros foi >75% sensível e específico para “NO”.
Conclusão
A principal conclusão deste estudo foi que a maioria (63%) das “near-occlusions” têm altas velocidades de estenose, sem nenhuma diferença clara em relação à estenose convencional em outros parâmetros comumente usados.
O diagnóstico de “NO” por USG tem baixa sensibilidade. A avaliação ultrassonográfica realizada na maioria dos centros (modo B com ou sem Doppler, sem contraste) não é suficiente como método único para a tomada de decisão cirúrgica sobre uma estenose, a qual deve ser feita em conjunto com outros métodos.
Informações complementares úteis:
Critérios para diferenciar estenose acentuada de “near-occlusion”:
- Calibre da estenose ≤ 1,3 mm
- ACI distal ≤ 3,5 mm
- Relação ACI doente / ACI contralateral ≤ 0,87
- Relação ACI doente / ACE ipsilateral ≤ 1,27
Fonte: Bartlett ES, Walters TD, Symons SP, Fox AJ. Diagnosing Carotid Stenosis Near-Occlusion by Using CT Angiography. AJNR 2006; 27:632-637
Leitura adicional sugerida:
- Johansson E and Fox AJ. Carotid Near-Occlusion: A Comprehensive Review, Part 1—Definition, Terminology, and Diagnosis. AJNR 2016, 37 (1) 2-10.
- Johansson E and Fox AJ. Carotid Near-Occlusion: A Comprehensive Review, Part 2—Prognosis and Treatment, Pathophysiology, Confusions, and Areas for Improvement. AJNR 2016, 37 (2) 200-204